人工関節センター・股関節疾患センター
寛骨臼形成不全と変形性股関節症とは
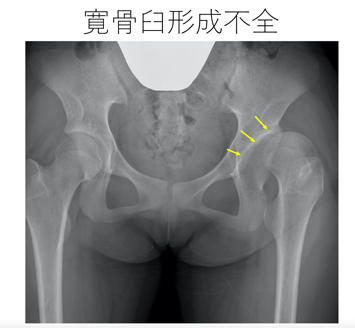
脚の付け根が痛い病気の中に、寛骨臼形成不全という病気があります。太ももの骨(大腿骨)の付け根の骨頭を覆う骨盤の屋根(寛骨臼)が小さいために股関節に無理がかかり、痛みが出ます。歩いている時や動き始めが痛く、日本人では主に20〜40代の女性に見られます。症状が進むと関節軟骨が削れ、長時間の歩行が辛くなり、夜中に目が覚める程痛くなることもあります。消炎鎮痛剤内服やリハビリをしますが、病期が進むと股関節の手術が必要となります。下図の黄色矢印で示した寛骨臼の骨頭へのかぶさりが悪く、左大腿骨頭が外側にはみ出しており、左の太ももの付け根が痛い状態です。
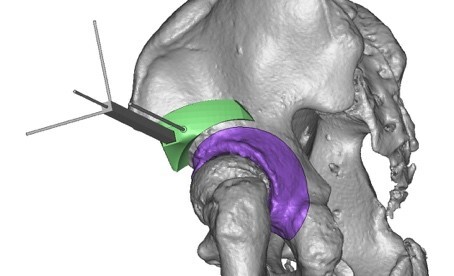
左上図はあらかじめ3Dプリンターで患者様の骨盤に合う立体モデルガイド(緑色)と、その上に骨盤の向きを示す3次元インディケーターを装着したところです。これにより紫色で示す回転臼蓋を術前に計画した角度に正確に回すことができます。
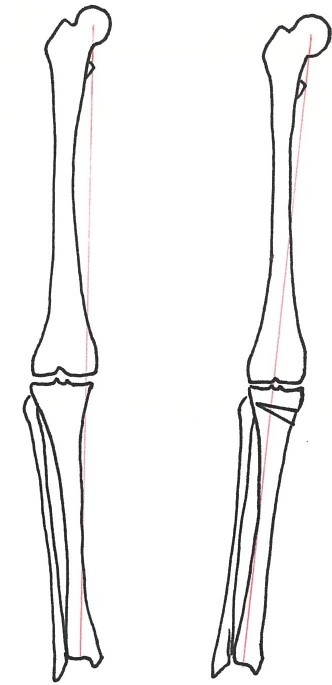
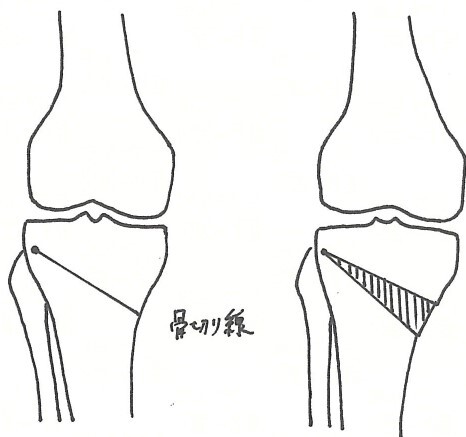
図2 図3
O脚変形で膝関節の内側に偏りがみられます 高位脛骨骨切り術
自分の関節が残せるためスポーツ復帰や体を使った作業に戻られる患者様が多くいます。

寛骨臼形成不全の診断と保存療法
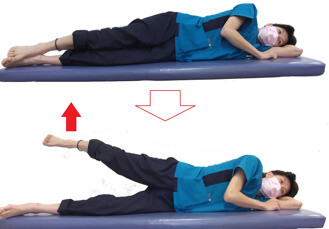
| X線(レントゲン)検査で、股関節の被りが浅く足の筋力が落ちている場合は、リハビリで筋トレなどをします。軽い痛みでは、骨盤の横の筋肉(股を開く筋肉)を鍛えます。やりすぎは痛みが強くなるので要注意です。鋭い痛みが出るときは、X線(レントゲン)検査で股関節の変形や関節の隙間をチェックし、隙間が少なくなったり、骨に異常が見られた場合は、手術療法を考慮します。右図は骨盤の横の筋肉(股を開く筋肉)を鍛える運動で、股の間に枕をはさんで行うと関節に無理がかかりません。 |
 |
寛骨臼形成不全に対する手術療法
|
大腿骨頭の上にある寛骨臼のかぶさりが浅いので、くり抜いた骨盤の骨を外側に回転して骨頭を覆い、後に吸収される特殊なスクリューで固定します。この操作は、出血の危険を伴うので安全のために、大腿骨の大転子と呼ばれる骨をあらかじめ切り、骨盤外側の大きな筋肉を保護して骨切り部分がよく見えるようにして操作をします。最近では、コンピュータ上で理想的な回転角度を計測し、術前に3Dプリンターで作った患者様の骨盤立体模型を作ってこれに合う立体モデルガイドを手術中に用いて、適切な寛骨臼の回転により理想的な股関節を作る技術を開発しています。
Aは寛骨臼形成不全です。Bはくり抜いた寛骨臼を外側に回転して骨頭を覆った後に、消える特殊なスクリューで固定したところです。この手術により股関節の痛みが治ります。 |
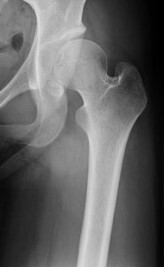 A |
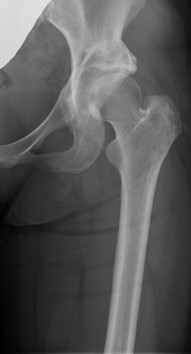
B
|


左上図はあらかじめ3Dプリンターで患者様の骨盤に合う立体モデルガイド(緑色)と、その上に骨盤の向きを示す3次元インディケーターを装着したところです。これにより紫色で示す回転臼蓋を術前に計画した角度に正確に回すことができます。
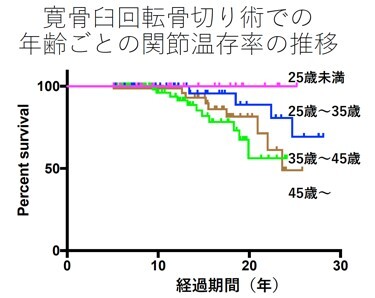
右上図の縦軸は、うまく股関節が働いている患者様の数を示しています。術後20年が過ぎた辺りから徐々に人工股関節置換術に移行する数が増加しています。手術を受けた時の平均年齢が45歳の患者様は術後20年が過ぎる(65歳になる)と、その約半数が人工股関節置換術を受けるようになります。
変形性股関節症における人工股関節置換術
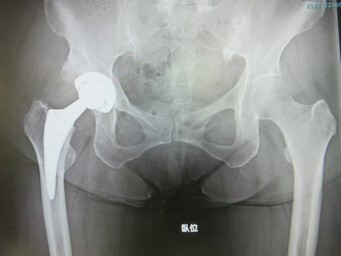
人工股関節置換術は股関節が破壊され股関節痛に悩まされる患者様に行います。痛みの原因となる変形した臼蓋と骨頭を削り、寛骨臼には金属カップとプラスチック(ポリエチレン)と大腿骨にはセラミックの骨頭を付けた金属支柱をはめ込みます(金属は骨に自然と結合します)。この球形の骨頭とカップが合わさり、歩いても、運動しても痛くない股関節を作ることができます。当科では股関節周囲の筋肉や腱を切らずに行う最小侵襲人工股関節置換術を行っています。さらにナビゲーション技術を用いて、より正確なカップの設置をしています。これにより手術中の出血や術後の人工股関節の脱臼を防止でき、下肢神経麻痺やエコノミークラス症候群などと言われる下肢静脈血栓症などの術後合併症を防いでいます。入院期間は約2週間で、術後3カ月で旅行などができ、ゴルフなどの軽いスポーツは6カ月を目途に可能となります。下図は右人工股関節置換術後の股関節レントゲン写真であり、白く見えるのが埋め込まれた人工関節です。
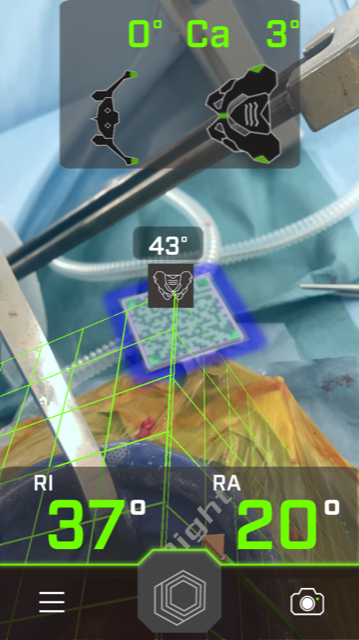
左下図はiPhoneを用いたナビゲーションシステムで、計画通りの正確なカップの設置を行なっています。
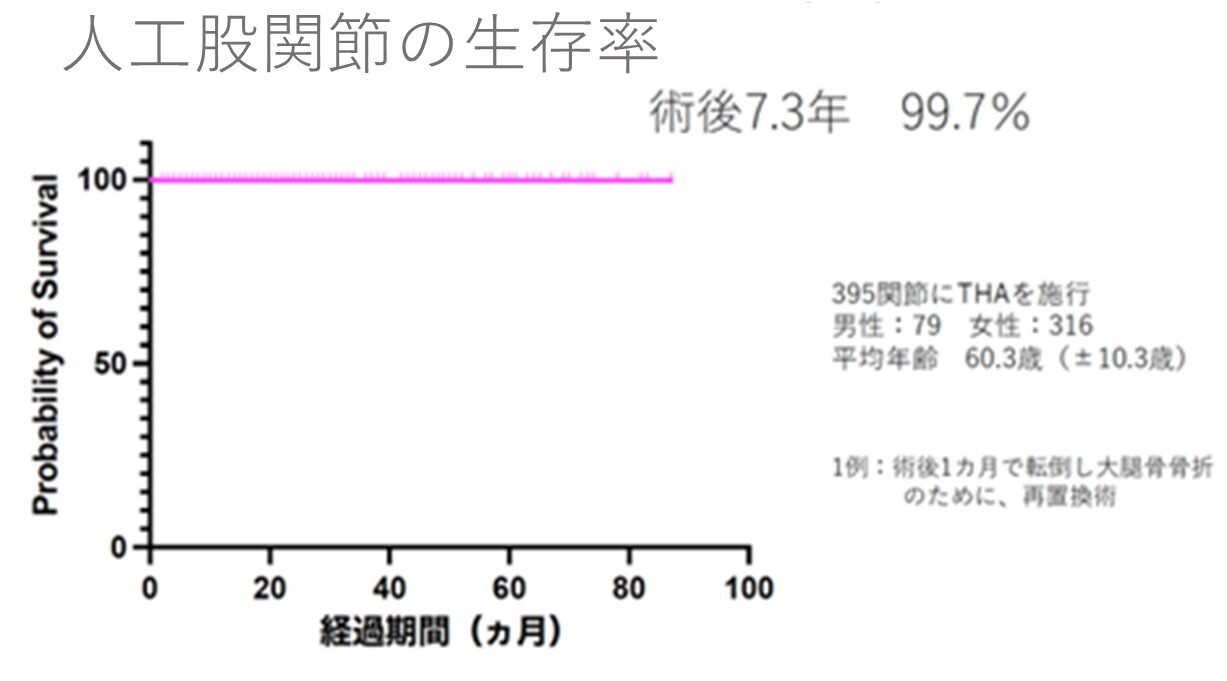
中央の図は人工股関節がどのくらい長持ちするかを示したグラフです。術後7年以上にわたって再手術なく長持ちしていることがわかります。
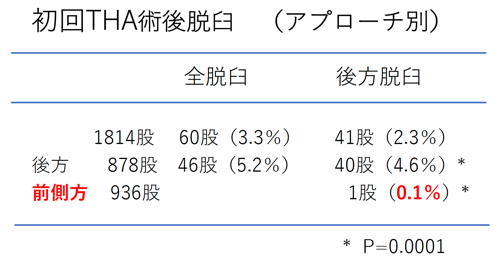
右下図は20年以上前の昔の人工股関節置換術では、しゃがんだ時などに起こる人工股関節の脱臼が問題になっていましたが、当科の手術方法(前側方アプローチ)では術後の脱臼はほとんどなく、約0.1%でした。
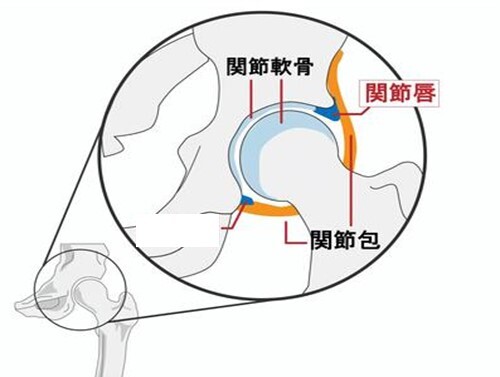
股関節唇は寛骨臼の縁に付いている組織で、関節を安定化させる役割があります。股関節唇が損傷すると、股関節の動きによって痛みが生じることがあります。
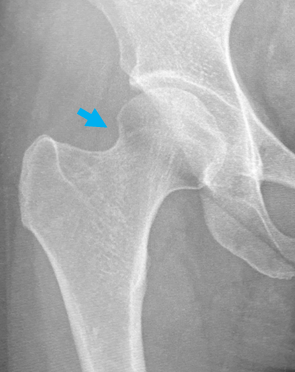
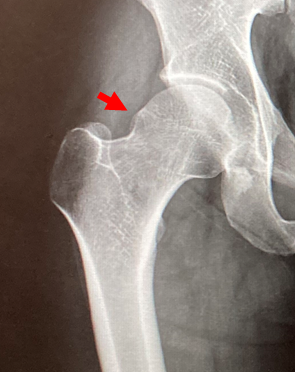
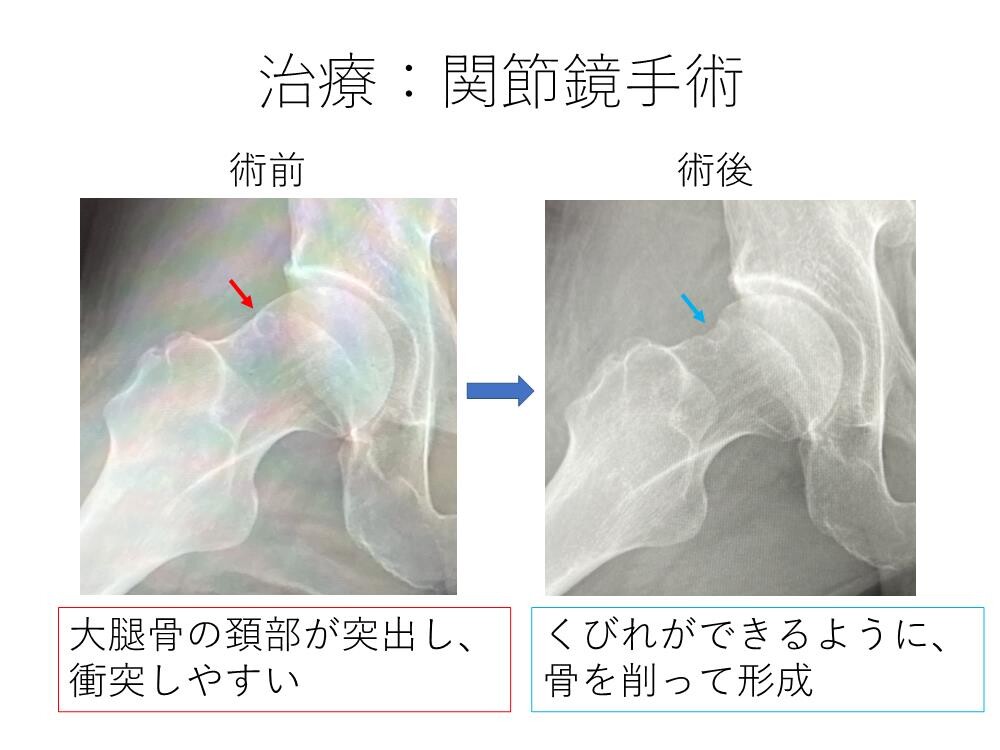
大腿骨頭のくびれ部分が少なかったり、逆に突出していることがあり(Cam変形)、股関節の動きによって、屋根の骨と衝突(インピンジメント)することで、股関節唇損傷が生じることがあります(股関節インピンジメント症候群)。
左上図のような通常のMRI撮影では、赤矢印で示した股関節唇の評価が難しい場合があります。
中央の放射状撮影では、丸い股関節を放射状にスライスするように撮影することで、股関節唇の状態を評価がしやすくなります。
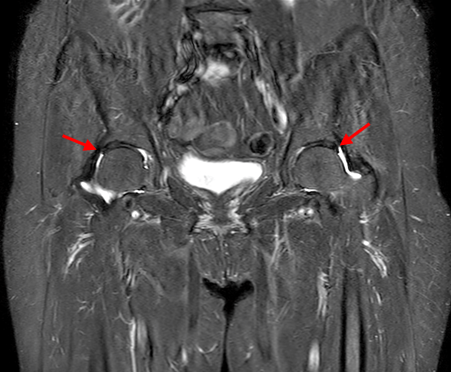
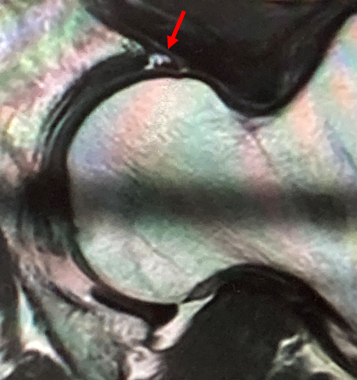
右上図は精度の高いMRI(3.0テスラ)を用いて、股関節の放射状撮影を行なった画像です。赤矢印で示した股関節唇は、正常では黒い三角形として写りますが、内部に白い亀裂が生じていることがわかります。

左下図はiPhoneを用いたナビゲーションシステムで、計画通りの正確なカップの設置を行なっています。
中央の図は人工股関節がどのくらい長持ちするかを示したグラフです。術後7年以上にわたって再手術なく長持ちしていることがわかります。
右下図は20年以上前の昔の人工股関節置換術では、しゃがんだ時などに起こる人工股関節の脱臼が問題になっていましたが、当科の手術方法(前側方アプローチ)では術後の脱臼はほとんどなく、約0.1%でした。
 |
 |
 |
股関節唇損傷とは
これまで原因不明とされた股関節の痛みの中に、「股関節唇(しん)損傷」が含まれると言われており、近年注目されています。股関節唇は、股関節の屋根部分である寛骨臼の縁に付いている、軟骨成分からなる組織です。股関節唇を損傷すると、股関節を深く曲げたり、捻ったりしたときに、脚の付け根の痛み、引っかかり感、関節がずれる感じが生じます。X線(レントゲン)検査や通常のMRI撮影では診断が難しく、この病態に精通した医師の診察と股関節を放射状にスキャンする特殊なMRI撮影が必要です。
股関節唇損傷の原因として日本人では股関節の屋根部分の被りが浅い寛骨臼形成不全が最も多く、逆に屋根の被りが深過ぎたり、丸い大腿骨頭のくびれ部分が少ないことで、動きによって屋根部分と大腿骨がぶつかること(インピンジメント)で股関節唇損傷が生じることもあります(股関節インピンジメント症候群)。
 |
  正常 Cam変形 |
股関節唇は寛骨臼の縁に付いている組織で、関節を安定化させる役割があります。股関節唇が損傷すると、股関節の動きによって痛みが生じることがあります。
大腿骨頭のくびれ部分が少なかったり、逆に突出していることがあり(Cam変形)、股関節の動きによって、屋根の骨と衝突(インピンジメント)することで、股関節唇損傷が生じることがあります(股関節インピンジメント症候群)。
 |
 |
 |
| 通常のMRI | 放射状撮影 | 3.0テスラMRIの放射状撮影 |
左上図のような通常のMRI撮影では、赤矢印で示した股関節唇の評価が難しい場合があります。
中央の放射状撮影では、丸い股関節を放射状にスライスするように撮影することで、股関節唇の状態を評価がしやすくなります。
右上図は精度の高いMRI(3.0テスラ)を用いて、股関節の放射状撮影を行なった画像です。赤矢印で示した股関節唇は、正常では黒い三角形として写りますが、内部に白い亀裂が生じていることがわかります。
股関節唇損傷の治療
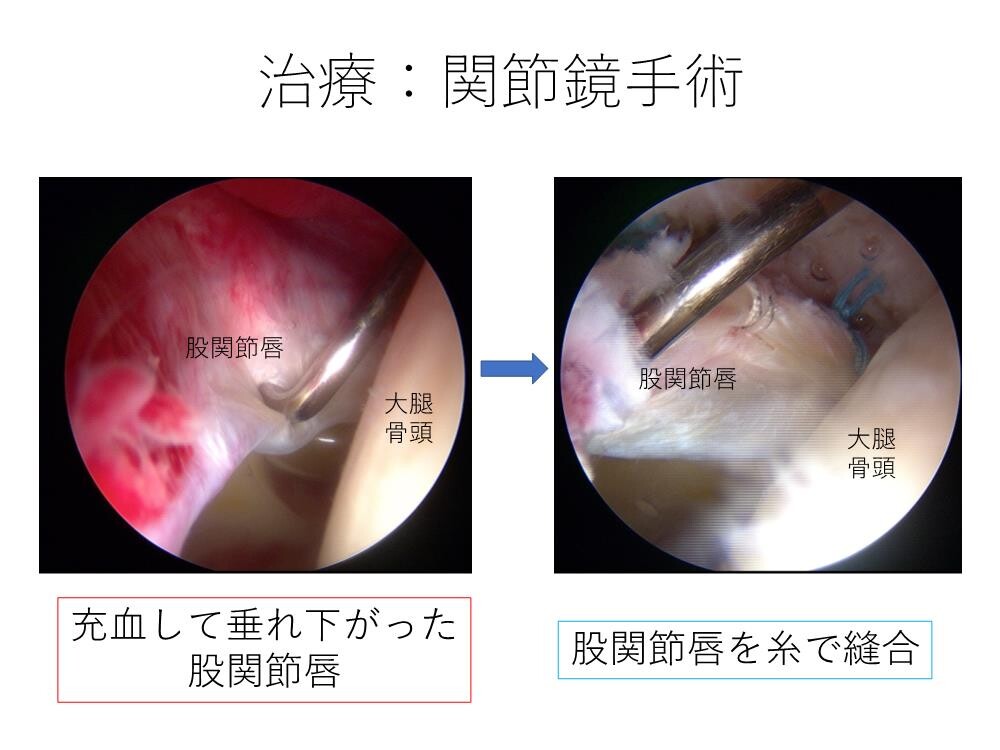
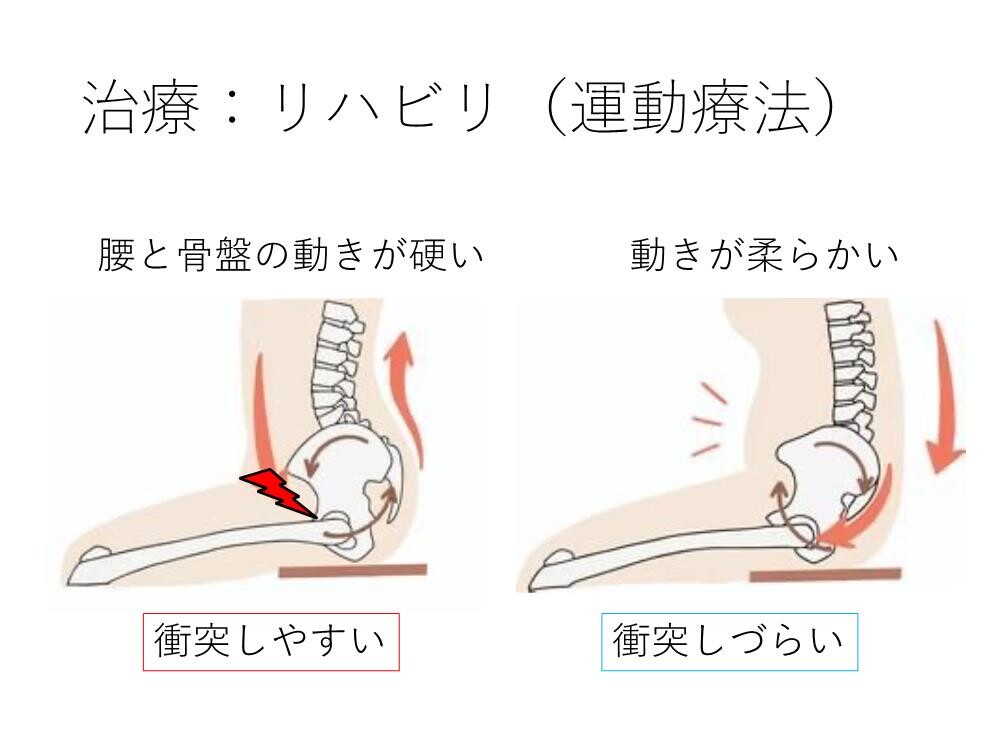
リハビリテーションで、股関節やその土台の骨盤の動きを良くすることで、痛みが改善する場合が多いです。しかし、なかなか痛みが改善しない場合は手術が必要となることもあります。寛骨臼形成不全が原因の場合は、寛骨臼回転骨切り術を行なって被りを深くするように屋根の骨を矯正する手術を行います。ご高齢の場合や軟骨のすり減りが生じている場合は、人工股関節置換術を行う場合もあります。インピンジメントが原因の場合、内視鏡手術で痛みが改善することがあります。股関節の中に内視鏡を挿入して、損傷している股関節唇を縫合し、骨の衝突する部分を削ります(股関節鏡手術)
上図の運動療法ですが、リハビリテーションを行い、股関節と骨盤の動きを改善することで、股関節唇損傷の痛みが軽減することが多いです。
 |
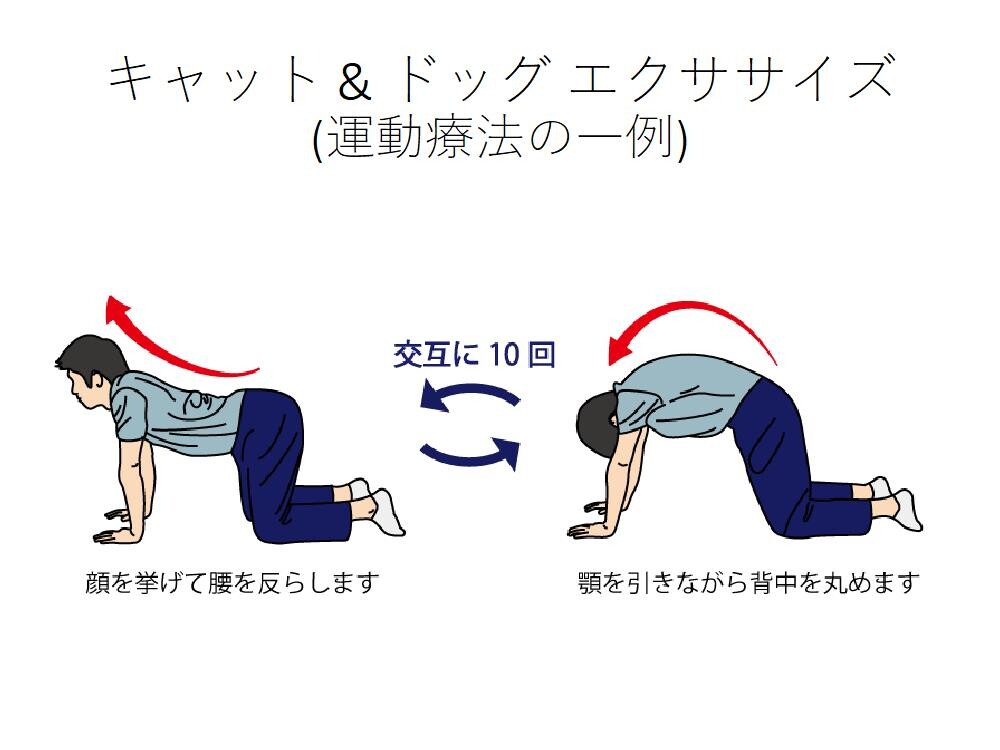 |


リハビリテーションで痛みが改善しない場合は手術が必要となることがあります。インピンジメントが原因の場合は、内視鏡手術を行います。損傷している股関節唇を縫合し、骨の衝突する部分を削ります。
変形性膝関節症とは
膝関節は大腿骨(ももの骨)、脛骨(すねの骨)、膝蓋骨(お皿の骨)で構成される人の体の中で最も大きな体重を支えている関節です。蝶番(ちょうつがい)のような動きをしていますが、実際には脛骨の関節の上を大腿骨が転がるように動いて曲げ伸ばしをしています。このような擦られる動作の繰り返しに関節軟骨や半月板の経年変化が加わって軟骨のすり減りや関節の変形が起こります。
症状
| 変形性膝関節症ではO脚の変形が多く、(図1)膝の内側に痛みを生じます。また、半月板の損傷によって膝崩れ(膝が抜ける感じ)を起こしたり、関節に水が溜まって腫れたり、変形が進むことによって曲げ伸ばしの制限が起こってしゃがみ動作や正座ができなくなります。 |
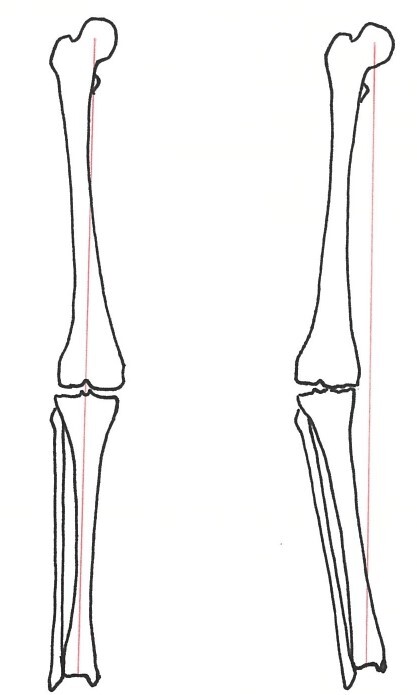 |
| 図1 変形性膝関節症:O脚の変形 |
診断
問診や触診で膝内側の圧痛の有無、関節の動きの範囲、腫れやO脚変形などの有無を調べ、X線(レントゲン)検査で関節の隙間や骨の変形、骨棘(骨のトゲ)に有無などを確認します。必要に応じてMRI検査などをします。治療
治療法には保存療法(手術をせずに治療する方法)と観血的療法(手術をして治療する方法)があります。- 保存療法
痛み止めの薬を飲んだり外用剤(湿布薬や塗り薬)を使うほか、炎症や痛みを軽減させる目的でヒアルロン酸を関節内に注入したりします。運動療法で太ももの前の筋肉(大腿四頭筋)、後ろの筋肉(ハムストリング)、お尻の筋肉(殿筋)の筋力訓練やストレッチをすることによって膝関節の安定化をはかって痛みを軽減します。支柱付きのサポーターをつけたり、靴にインソールを入れて下肢の並びを調整して膝関節に掛かる荷重を正常に近づけたりします。
- 観血的療法
高位脛骨骨切り術:O脚変形で膝関節の内側に偏ったストレスを脛骨を骨切りして少し角度を変えることによって正常に近い外側に移動させる手術です。(図2)そのため膝関節の外側の経年変化が少なく、膝関節内の靱帯が正常な中等度までの患者様が適応になります。手術法は脛骨の近位部に切れ目を入れて内側を開大して矯正し、金属のプレートとスクリューで固定します。開大した部分には人工骨を挿入します。(図3)


図2 図3
O脚変形で膝関節の内側に偏りがみられます 高位脛骨骨切り術
自分の関節が残せるためスポーツ復帰や体を使った作業に戻られる患者様が多くいます。
手術後1週間は体重をかけられません。1週が過ぎてから体重をかけての歩行訓練を開始します。入院期間は4週間程度です。しっかりとした骨癒合まで半年くらいかかります。固定に使用したプレートとスクリューは1年から1年半後に抜去することをお勧めしています。
| 人工膝関節置換術:膝関節全体のすり減りと変形が進んでいる患者様に適応となります。
傷んだ関節面を取り除いて金属でできた人工関節に入れ替えます(図4)。金属と骨との接着には骨用のセメントを使用しています。膝蓋骨と脛骨の新しい関節面は耐久性に優れたポリエチレンを設置します。手術の翌日からリハビリテーションを開始し、痛みに応じて体重をかけての歩行訓練を行います。
|
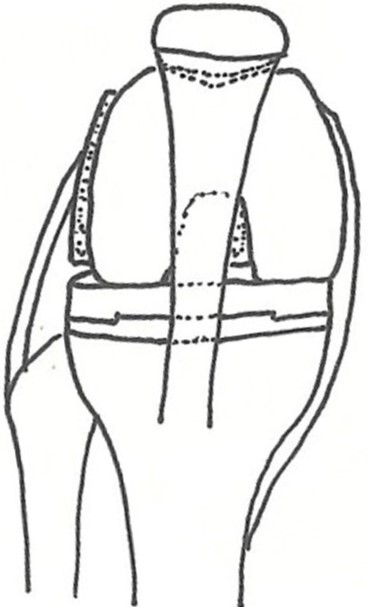 |
| 図4 人工膝関節全置換術 |
| 単顆人工膝関節置換術:膝関節の内側や外側のすり減りでほかの部位の損傷が少ない場合、傷んだ箇所だけを人工関節に置き換える手術です(図5)。
内側外側をすべて取り換える全置換術を比較して侵襲が少なく、膝関節内の靱帯が残るため自分の膝の感覚が活かせて良好に動かせます。
|
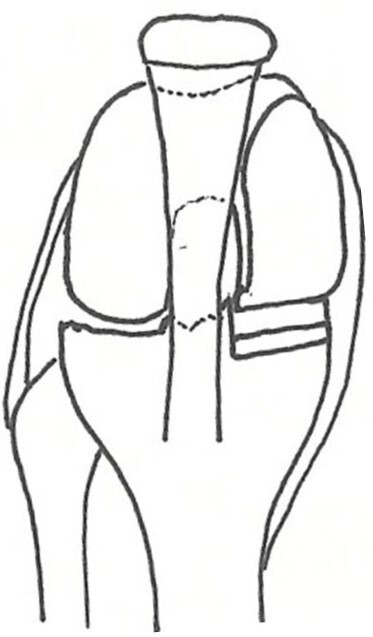 |
| 図5 単顆人工膝関節置換術 |
注意の必要な合併症
人工関節置換術の合併症の一つに感染があります。手術中に細菌が侵入したために発生したり、手術後に慢性の膀胱炎や歯槽膿漏、巻き爪などによる皮膚の傷から血行性に感染することがあります。感染の頻度は1~3%と言われており、感染が起こった場合再手術が必要となることがあります。当院ではクリーンルーム(細菌を極力少なくした手術室)で手術を行い、感染予防のために抗菌薬の投与を行っています。もう一つ重要な合併症に肺血栓塞栓症があります。「エコノミークラス症候群」とも呼ばれており聞いたことがある方も多いと思います。これは下肢の静脈にできた血栓(血の塊)が血流にのって肺の動脈をふさいでしまう病気です。大きな血栓が詰まってしまうと酸素と二酸化炭素の交換ができなくなり、胸の痛みや呼吸困難、ひどい場合には心臓が止まってしまうといった重篤な症状を引き起こす疾患です。これを予防するために下肢に弾性ストッキングを着用したり圧迫ポンプを装着します。手術後は長時間ベッドに横になっていることがないよう早期からリハビリテーションを開始します。

